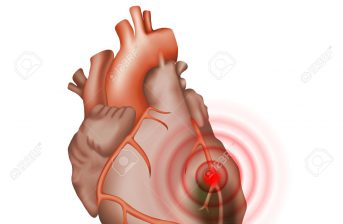
L’infarto del miocardio è la necrosi ( morte ) di una specifica zona di tessuto cardiaco causato dalla riduzione improvvisa del flusso coronarico in quella sede.
Nel 90% dei pazienti con infarto acuto ( IMA) la causa è riconducibile alla presenza di un trombo che occlude la coronaria, spesso associato alla rottura di una placca aterosclerotica.
Un’altra causa di IMA è lo spasmo coronarico, in cui un’improvvisa vasocostrizione determina la riduzione di afflusso sanguigno nella zona di miocardio interessata.
L’infarto può’ interessare il muscolo cardiaco in tutto il suo spessore ( IMA transmurale) o solamente la parte più interna del miocardio ( IMA subendocardico, da cui la denominazione IMA Q ed IMA non Q.
Circa 2/3 dei pazienti avverte dei sintomi cosiddetti “premonitori” alcuni giorni prima dell’evento acuto, sintomi che generalmente sono: dolore anginoso, affanno, senso di spossatezza.
L’infarto nella maggior parte dei casi esordisce con un forte dolore retrosternale profondo, associato a senso di oppressione ed irradiazione al braccio sinistro o alla mandibola; tale dolore ha caratteristiche simili all’angina ma è di intensità e durata maggiori.
Il 20% degli infarti è però silente, o non viene riconosciuto dal paziente come evento pericoloso.
In caso di infarto inferiore la sintomatologia può mimare una patologia gastrica, con dolore allo stomaco, nausea e vomito.
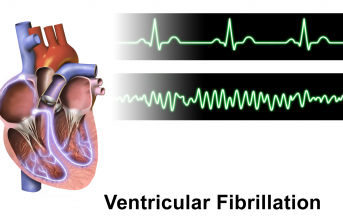
In casi gravi possono comparire aritmie maligne, edema polmonare o shock.
Le complicanze più importanti di un infarto sono: aritmie tachicardiche e/o bradicardiche ( presenti in grado diverso nel 90 % dei casi), insufficienza cardiocircolatoria ( 2/3 dei pazienti ospedalizzati), ipossiemia ed edema polmonare, ipotensione, shock cardiogeno, insufficienza valvolare mitralica, pericardite, aneurisma del ventricolo sinistro, trombosi endocavitaria.
La rottura del muscolo cardiaco può essere relativa ad un papillare ( insufficienza mitralica), al setto ( comunicazione interventricolare) o alla parete libera del ventricolo con conseguente tamponamento cardiaco.
La diagnosi di IMA viene fatta dai sanitari in base all’anamnesi, all’ECG ed alle analisi di laboratorio ( enzimi cardiaci).
L’ecocardiogramma è ormai un esame fondamentale per verificare le alterazioni del muscolo cardiaco in corso d’infarto.
ECG ed enzimi cardiaci vanno ripetuti più volte per avere una diagnosi certa.
Per quanto riguarda la terapia dell’IMA, fondamentale è fare una diagnosi immediata che permetta il rapido ricovero in una struttura attrezzata in cui eseguire esame coronarografico con eventuale angioplastica primaria, metodica che riduce sensibilmente l’estensione dell’infarto e le sue complicanze; una diagnosi tardiva rende più difficile la riduzione dell’area infartuata ed aumenta la possibilità delle temibili complicanze.
Oggi il ricovero ospedaliero prevede dopo 2-3 giorni di riposo a letto una rapida mobilizzazione del paziente, per permettere una più rapida ripresa ( salvo casi in cui sia necessario il ricovero in UTIC).
Un’adeguata terapia farmacologica per controllare la pressione arteriosa, la fluidità del sangue e le eventuali alterazioni del ritmo va instaurata precocemente e proseguita anche dopo l’evento acuto per scongiurare la possibilità di recidive.
La ” prevenzione secondaria” prevede la riduzione dei fattori di rischio, da ottenersi con la terapia medica e con un adeguato stile di vita in cui un ruolo fondamentale rivestono alimentazione ed attività fisica.